Prof.Ass.Helidon Nina, Shef i Shërbimit të Kirurgjisë në Spitalin Onkologjik në QSUT
Kanceri i gjirit është një tumor malinj i përbërë nga qeliza onkologjike-neoplazike, të cilat kanë tendencën për t’u shumuar në mënyrë të pakontrolluar lokalisht dhe në distancë. Duhet patur shumë kujdes që në diagnostikimin e parë, për të parë drejtimin e tyre. Tumori malinj i gjirit është ndër tumorët më të studiuar dhe më të trajtuar. Gjiri është organ që ndryshon gjatë gjithë jetës së femrës, duke qenë në ndikim të drejtpërdrejtë nga hormonet. Një femër nuk duhet të ketë frikë të përballet me këtë sëmundje, sidomos nëse është në fazat fillestare. Kjo femër ka shumë mundësi të vazhdojë jetën normale, duke u ndjekur nga mjeku. Femrat nuk duhet të stepen për t’u konsultuar me mjekun dhe të shkojnë tek ai në grada të avancuara të sëmundjes. Tumori malinj i gjirit është një ndër patologjitë kryesore që trajtohen në Spitalin Onkologjik në QSUT. Në ditët në vijim do të keni mundësi të lexoni materiale të tjera, që ndihmojnë në diagnostikim e hershëm dhe kurimin e plotë të kësaj sëmundje, ekzaminimet imazherike, eko, mamografi, skaner, radioterapi dhe kimioterapi.
Faktorët që ndikojnë në shfaqjen e tumorit malinj të gjirit
Gjatë viteve të fundit është parë një trend rritës i pacientëve të diagnostikuar me këtë sëmundje, me rreth 550 raste të reja në vit. Statistikat nuk janë të sakta, pasi pacientët nuk vijnë vetëm në spitalin tonë për trajtim, por kurohen edhe në klinika private apo jashtë vendit.
Gjithashtu gjatë viteve të fundit, vihet re tendenca në rritje e moshave të reja të diagnostikuara me tumor malinj të gjirit, përshembull femra të moshës 22 vjeç. Një nga shkaktarët e kësaj sëmundjeje është ndryshimi i stilit të jetesës. Sot jemi më të ekspozuar ndaj rrezatimeve, ndotjes. Gjithashtu femrat lindin fëmijë në mosha më të mëdha; mund të kenë ndryshime në ciklin menstrual, pra shfaqje të vonshme të tij; ka ndryshim të ushqimeve që konsumojmë etj. Njerëzit sot bëjnë një jetë më shumë sedentare, me pak aktivitet fizik. Është rritur konsumimi i alkoolit dhe duhanit. Të gjithë këta janë faktorë që ndikojnë në mënyrë indirekte në shfaqjen e tumorit malinj të gjirit. Ka dhe faktorë të tjerë, siç është të qenit femër, pasi tumori malinj i gjirit kap kryesisht femrat, një përqindje shumë e ulët janë meshkuj, rreth 2% e rasteve. Faktor të tjerë që ndikojnë në shfaqjen e kësaj sëmundjeje janë; një shtatëzani e vonshme, marrja e kontraceptivëve oral. Vlerë të veçantë në faktorët që ndikojnë shfaqjen e kësaj sëmundjeje është edhe trashëgimia. Të gjitha qendrat mjekësore duhet të kenë gjenetistët e tyre, që të bëjnë analizë të rasteve kur një femër ka një histori familjare të tumorit malinj të gjirit, pra duhet parë nëse është nevoja për bërjen e testeve genetike BRCA1 dhe BRCA2. Nëse këto teste dalin pozitiv, kjo femër ka një risk të lartë që gjatë jetës së vet të zhvillojë një tumor malinj gjiri. Aktualisht në vendin tonë bëhen konsultat me mjekët gjenetist, për zhvillimin e testeve gjenetike por testet bëhen jashtë. Testet gjenetike janë të nevojshme, por nuk duhet të abuzohet me to. Ato duhen patjetër të rekomandohen nga mjeku specialist gjenetist.
Aktualisht ka shumë njerëz që bëjnë markusët tumoralë, duke mos pasur probleme, konkretisht në rastin tonë Ca15-3 që është markusi për tumorin malinj të gjirit. Rezultati i këtyre markusëve nuk është i barazvlefshëm me mundësinë e shfaqjes së tumorit malinjt të gjirit. Markuesi mund të dalë negative dhe përsëri mund të shfaqet apo të jetë shfaqur tumori malinj i gjirit. Markusi tumoral nevojiten në stadin e parë të diagnostikimit dhe më pas gjatë fazës që pacienti është nën kontroll, për të mos u shfaqur sërisht sëmundja (pra metastazat) pasi tumorët malinj të gjirit mund të përhapen në distancë në mëlci, mushkëri, kocka e deri në tru.
Parandalimi- Çfarë ekzaminimesh duhet të kryeni
Një femër që është në moshën 20 vjeç duhet të fillojë kryerjen e një konsulte dhe një eko gjiri te mjeku specialist. Nga 20 – 35 vjeç mund të jetë e nevojshme edhe kryerja e një eko-je vjetore në gji. Nëse ky gji nuk shfaq problem, mund të realizohet eko edhe një herë në dy vjet. Kontakti i parë me mjekun nuk është i rëndësishëm vetëm për të bërë eko-n por edhe për të marrë një anamnezë pacienti, pra informacion rreth pacientit rreth historive të mundshme familjare, për të vlerësuar mundësinë e bërjes së testeve gjenetike apo mamografisë për pacientë që kanë histori familjare më tumor malinj të gjirit dhe që janë nën moshën 35 vjeç. Për pjesën tjetër të popullatës që nuk kanë histori familjare, mamografia mund të fillojë të kryhet nga mosha 39-40 vjeç. Tek një femër e shëndetshme, eko dhe mamografi janë ekzaminime që bëhen në mënyrë periodike. Tek një femër nga 40-50 mamografia mund të bëhet çdo 1 vit e gjysmë apo 2 vjet, e shoqëruar me eko të ndërmjetme. Mbi moshën 50 vjeç kontrollet duhet të jenë vjetore, pasi kjo periudhë është piku i shfaqjes së kësaj patologjie dhe duhet treguar shumë kujdes.
Si të vetkontrolloni gjirin tuaj dhe shenjat e tij
Vetkontrolli i gjirit bëhet një herë në muaj, gjatë ditëve 2-6 pas mbarimit të ciklit menstrual, me lëvizje rrotulluese të dorës nga qendra për në periferi të gjirit, për të parë nëse ndihet prania e ndonjë forme në brendësi të gjirit. Lëvizja tjetër, është ngritja e krahëve lart dhe shikohet nëse ka ndonjë tërheqje të lëkurës, gjatë ndryshimit të pozicionit të duarëve. Mund të kontrollohet pjesa e nën sqetullës nëse preket ndonjë kokërr, apo të shikohet thithi nëse nxjerr ndonje likid (sekrecion pavarësisht ngjyrës së tij) gjatë kohës që e prekim. Mund të përjetohet edhe dhimbje, por jo detyrimisht. Vetkontrolli i gjirit është i nevojshëm por jo i mjaftueshëm, pra duhet të shoqërohet patjetër edhe me vizitë të mjekut specialist.
Rrugëtimi i pacientit me tumor malinj të gjirit
Si fillim, merret informacion nga pacienti rreth historive të mundshme familjare, ecurisë së cilkit menstrual, marrjes apo jo të kontraceptivëve, lindjeve, aborteve dhe laktacionit. Të gjitha këto japin informacion rreth problemit që mund të ketë pacienti.
Pas vizitës klinike vazhdohet me vizitat diagnostike-imazherike. Ekzaminimi i parë është eko e gjirit, kryesisht për moshat para 35 vjeç apo 40 vjeç nëse nuk ka pasur histori familjare dhe më pas vazhdohet me mamografinë. Si eko e gjirit ashtu edhe mamografia janë komplementare për të diagnostikuar një tumor malinj të gjirit. Përveç këtyre kemi edhe ekzaminime të tjera shtesë, si Elastografia, e cila është një eko më e avancuar, ku sonda ka sensor për të lokalizuar vaskularizimin e zonës apo ngurtësimin dhe për të përcaktuar nëse jemi brenda parametra normal apo jo.
Përveç Elastografisë është edhe Rezonanca Magnetike e gjirit (MRI), e cila aplikohet kryesisht tek personat në gjirin e të cilëve dominon indi granular dhe mamografia nuk është shumë sensitive ndaj tij, pra nevojitet realizimi i rezonancës. Gjithashtu rezonanca përdoret edhe në rastet e pacientëve që kanë bërë kirurgji të mëparshme të gjirit, duke dhënë më shumë informacion.
Me realizimin e pjesës imazherike, pacienti kthehet te mjeku kirurg që e ndjek, që quhet mastolog apo senolog dhe mjeku sipas informacioneve imazherike vendos për vazhdimësinë e pacientit.
Në vazhdim mund të bëhet citologjia nën eko, marrje e materialit me procedurë jokirurgjikale që realizohet në kabinetin e imazherisë, nëpërmjet marrjes së qelizave me anën e një ageje të vogël ose me age pistolet, e cila nuk merr qeliza por merr inde. Citologjia është shumë e nevojshme për të bërë një diagnozë përpara sesa të bëhet një trajtim i mëtejshëm i pacientit.
Së bashku me këto të dhëna kemi dhe informacionin mbi markusit tumoral dhe stadifikimin e pacientit pra plotësohet informacioni me eko aksilare (që është bërë që në fillim) eko qafe, barku; grafi mushkërish. Në rastet kur markusit tumoral Ca15-3 dhe CEA dalin të lartë, mund të jetë e nevojshme edhe bërja e shintigrafisë kockore apo skaner i të gjithë trupit. Me marrjen e gjithë këtij informacioni stafi kirurgjikal vlerëson rastin dhe nëse ai ka ndonjë veçori, shfaqet si rast para një stafi më të përgjithshëm ku vendimmarrja duhet të jetë multidisiplinare. Kjo do të thotë që në prezencën e këtij stafi është i nevoshëm jo vetëm kirurgu por edhe imazheristi, kimioterapeuti, radioterapeuti, infermieri, psikologu. Stafi multidisiplinar i ka të gjithë aktorët e nevojshëm. Ky staf i bashkohet kirurgjisë, ku në varësi të përmasave të tumorit mund të kryhet kirurgji radikale (heqje totale e gjirit) ose kirurgji konservative (heqje vetëm e masës tumorale). Pas mbarimit të kirurgjisë dhe realizimit të biopsisë definitive përcaktohet saktësisht informacioni rreth tipit, gradës së tumorit, sasisë së limfonodujve të prekur, indeksit të shumimit të qelizave tumorale malinje etj. Pasi kemi marrë të gjithë këtë informacion, organizohet sërish stafi multidisiplinar dhe vendoset mjekimi që do ndjekë ky pacient; me kimioterapi, radioterapi të cilat mund të realizohen të dyja në të njëjtin moment; në momente të ndryshme, apo mund të jetë nevoja vetëm për realizimin e njërës, në varësi të rastit.
Aktualisht vlen të përmendet akseleratori linear (radioterapi), me të cilin është rritur mundësia për të realizuar më shumë kirurgji konservative, në mënyrë që një femër mos të humbasë të gjithë gjirin e saj, kjo pasi të gjithë kirurgjitë konservative duhet të shoqërohen me radioterapia. Është parë edhe një rritje e citostatikëve, me bërjen e kimioterapisë ditore, në repartin e saj dhe që futet në trajtimet bashkëkohore. Pra aktualisht në Spitalin Onkologjik ka pasur një hov cilësor në trajtimin e e pacientëve me sa u përmend më sipër.
Ndjekja dhe këshilla për pacientët, pas kirurgjisë
Pas këtij trajtimi fillestar të pacientit, ku kalohet faza e diagnostikimit, kirurgjisë dhe procedura e mjekimit, pacienti rikthehet të mjeku për t’u ndjekur në vazhdim dhe që është çdo 3-4 muaj për dy vitet e para; çdo 6 muaj për vitin e tretë dhe të katërt dhe një herë në vit për vitin e pestë.
Të gjithë pacientët që janë në fazën e kurimit duhet të vazhdojnë një jetë normale, sa më aktive, si të gjithë njerëzit e tjerë. Duhet patur kujdes që nëse kirurgjia ka qenë aksilare, pra janë hequr gjëndrat limfatike, pacienti duhet të kryej ushtrime për krahun përkatës dhe të shmang ngritjen e peshave si dhe punët sforcuese. Ushqimi duhet të jetë sa më i shëndetshëm, për t’i shërbyer të gjithë organizimit.
Shërbimi i Hemodinamikës në QSUT është një shërbim i përbërë nga dy salla, në të cilat kryhen procedurat e koronarografisë diagnostike, procedurat intervencionuese të shoqëruara me implantim stentesh dhe procedurat e kateterizimit.
Hemodinamika, prej nëntorit 2015 është organizuar me shërbim 24-orësh, në funksion të trajtimit në kohë të infarktit akut të miokardit, me ngritje të segmentit ST.
Aktualisht ky shërbim ka një organizim hierarkik me në krye shefin e shërbimit Prof.Artan Goda dhe mjekët hemodinamistë primarë dhe sekondarë.
Çfarë është koronarografia dhe cilat janë rreziqet nga kryerja e saj?
Koronarografia është një procedurë diagnostikuese dhe intervencionuese apo ndërhyrëse (PCI).
Në fazën e parë, bëhet diagnostikimi i problemeve koronare (bllokimi e enëve të gjakut që ushqejnë zemrën) dhe nëse problemet mund të trajtohen sipas kritereve përcaktuara, kalohet në fazën ndërhyrëse.
Rreziqet e koronarografisë, janë nga risqet që mund të lidhen me komplikacionet lokale si hematoma apo disekimi i arteries femorale (çarje e murit të aortës), komplikacionet që mund të lidhen me lëndën e kontrastit që përdoret në egzaminim, deri tek komplikacionet më problematike si disekimi i arterieve koronare, tromboza brenda stentit deri në humbjen e jetës.
Në cilat raste rekomandohet të kryhet ky ekzaminim?
Ky ekzaminim rekomandohet në pacientët ku dyshohet ngushtimi i arterieve koronare nëpërmjet informacioneve që vijnë nga ankesat e pacientit; nga ndryshimet në elektrokardiogramë; në ekokardiogramë; nga të dhënat indirekte që marrim nga prova ushtrimore apo të dhënat imazherike që vijnë nga angio-CT koronar.
Pavarësisht dyshimeve që vijnë nga ekzaminimet e mësipërme, për përcaktimin e saktë të problemeve koronare shërben koronarografia.
Ndërsa rastet kur koronarografia është fortësisht e indikuar, janë rastet me infarkt akut miokardi të 12 orëve të para nga fillimi i dhimbjes, ku revaskularizimi i enës së mbyllur nëpërmjet procedurës së PCI është jetëshpëtues në shumicën e rasteve.
Çfarë përfiton pacienti, nga kryerja në kohë e këtij ekzaminimi?
Përfitimi i pacientëve me anginë të paqëndrueshme lidhet me faktin që këtyre pacientëve nëpërmjet PCI apo ndëryrjes me stente mund t’u parandalohet një infarkt i mundshëm nga ngushtimi kritik i enëve koronare. Përfitim i drejtpërdrejtë lidhet dhe me cilësinë e jetës, ku largimi i dhimbjes së gjoksit si rrjedhojë e hapjes së ngushtimit, i rikthen këta pacientë në një përditshmëri të pakufizuar.
Përfitimi i pacientëve që janë duke kaluar nje infarkt akut miokardi është i jashtëzakonshëm, pasi sa më shpejt të futet pacienti në sallën e hemodinamikës dhe sa më shpejt të hapet ena përgjegjëse për infarktin aq më shumë ind muskulor ruhet pa u dëmtuar dhe aq më pak ivalidizohet pacienti, pasi ka kaluar fazën akute të infarktit. Duhet përmendur këtu dhe rëndësia e pazëvendësueshme e kësaj procedure në uljen drastike të humbjes së jetës së pacientit në fazën akute.
Në varësi të rezultatit të koronarografisë, cilat janë hapat e mëpasshëm që duhet të ndjekë mjeku dhe pacienti
Në rast se pacienti stentohet (zgjerohet ena e gjakut) me sukses, ndiqet si protokoll vlerësimi i pacientit 4 herë brenda vitit të parë pas procedurës, që përkthehet në muajin e parë, të tretë, të gjashtë dhe të dymbëdhjetë pas procedurës. Nëse pacienti shfaq shqetësime, ai duhet t’i paraqesë ato në çdo moment te mjeku kurues. Pacientët që kryejnë koronarografinë, kontrolle të herëpashershme duhet të kryejnë edhe pranë mjekut të familjës e më pas bazuar në sistemin e referimit, tek kardiologu i poliklinikës apo rrethit ku banojnë.
Në punën tuaj të përditshme, cilat janë rastet më të ndërlikuara?
Rastet më të vështira, në punën tonë të përditshme janë ato që lidhen me ndihmën e pacientëve që janë në fazën e infarkit akut të miokardit. Kjo pasi shpeshherë këta pacientë shfaqen në gjendje të dekopesuar e shoqëruar me gjendje shoku kardiogjen, një situatë jete kërcënuese, ku zemra ka humbur funksionin pompë si rrjedhojë e infarktit.
Disa këshilla për pacientët, para dhe pas kryerjes së koronarografisë.
Këshillat rutinë të pacientëve, përpara procedurës së koronarografisë, lidhen me holluesit (medikamentet) që përdoren përpara proceduës. Pacientit i rekomandohet të jetë i pangrënë atë ditë që kryen procedurën.
Ne si staf, nga ana jonë e përgatisim pacientin me të gjitha ekzaminimet përpara procedurës, ku standardet përfshijnë gjak komplet, bilanc biokimik, EKG, eko kardiake, grafi pulmoni.
Pas procedurës pacientëve u rekomandohet marrja e 1.5 deri ne 2 litra ujë të mara në 2 orët e para, në mënyrë që të kemi sa më pak komplikacione nga lënda e kontrastit që përdoret gjatë procedurës.
Nëse procedura është e suksesshme dhe pacienti nuk ka kaluar një infarkt akut miokardi mund të dalë nga spitali pas 48 orëve. Në të kundërt nëse është stentuar një pacient që ka kaluar infarkt, duhet të presim ditëqëndrimin sipas protokollit në këta pacientë. Më pas, pas daljes nga spitali me mjekimet që u shënohen në fletëdalje, pacientët duhet të drejtohen pranë mjekut të familjes për të kryer procedurat e marrjes së medikamenteve me rimbursim në rastet kur kanë nevojë.
Dita Botërore e Zemrës mbahet në nivel global çdo vit, në datën 29 shtator, për të informuar njerëzit në lidhje me sëmundjet kardiovaskulare, të cilat janë shkaku më i madh i vdekjeve në të gjithë botën. Dita Botërore e Zemrës gjithashtu synon të promovojë masat parandaluese që zvogëlojnë rrezikun e sëmundjeve kardiovaskulare.
Çfarë janë sëmundjet kardiovaskulare dhe si t’i parandalojmë ato
Sëmundje kardiovaskulare quhen sëmundjet që prekin zemrën dhe enët e gjakut. Diagnoza që zë peshën kryesore përsa i përket sëmundshmërisë dhe vdekshmërisë është sëmundja artereosklerotike. Kjo sëmundje prek enët e gjakut që ushqejnë zemrën të cilat quhen arterie koronare; enët e gjakut që ushqejnë trurin dhe enët e gjakut periferike që ndodhen kudo në trup.
Sëmundje të tjera që bëjnë pjesë në këtë grup janë:
-
- Sëmundjet që prekin muskulin e zemrës dhe që çojnë në dobësim të forcës së tij, pra në insufiçencën kardiake apo thënë ndryshe pamjaftueshmëri e zemrës.
- Sëmundjet valvulare janë patologjitë që prekin valvulat e zemrës. Këto sëmundje mund të jenë të lindura ose të fituara. Sëmundje të fituara kanë si shkak kryesor sëmundjen reumatizmale që mund të ketë kaluar një njeri në fëmijëri apo adoleshencë dhe që manifestohet në moshë të rritur me sëmundje valvulare të zemrës.
- Sëmundjet e zemrës që manifestohen me aritmi. Aritmia mund të jenë funksionale pra që nuk lindin në kushtet e dëmtimeve strukturore kardiake ose më serioze për jetën siç janë ato valvulare; të muskulit të zemrës apo e arterieve koronare.
Insulti cerebral që mund të jetë me natyre iskemike, i cili ndodh kur një tromb bllokon enën e gjakut që ushqen një zonë të caktuar të trurit apo me natyrë hemoragjike kur kemi çarje të enës së gjakut. Zakonisht insulti me natyrë hemoragjike shkaktohet nga hipertensioni arterial.
Faktorët e riskut dhe parandalimi i tyre
Sëmundjet kardiovaskulare mund të parandalohen duke pasur në menaxhim faktorët e rrezikut që i stimulojnë ato. Faktorët e rrezikut për t’u prekur nga sëmundjet kardiovaskulare janë të ndryshëm. Ata kategorizohen në faktorë të pamodifikueshëm dhe në faktorë të modifikueshëm.
Te faktorët e pamodifikueshëm bëjnë pjesë:
- Mosha– Meshkujt mbi 45 vjeç dhe femrat mbi 55 vjeç kanë rrezik për të zhvilluar sëmundje kardiovaskulare.
- Seksi – Meshkujt janë më të rrezikuar se femrat për të zhvilluar sëmundje artereoskleroike, pra të enëve të gjakut. Te femrat ky rrezik shtohet me fillimin e menopauzës.
- Trashëgimia– Personat që kanë në pemën familjare një mashkull që ka pësuar një atak kardiovaskular para moshës 55 vjeç ose një femër që ka pësuar një atak kardiovaskular para moshës 65 vjeç, quhen që kanë trashëgimi për të zhvilluar sëmundje kardiovaskulare.
Faktorët e modifikueshëm, të rreziku janë:
- Diabeti– personat diabetikë janë dyfish më të rrezikuar për të zhvilluar sëmundje artereosklerotike të enëve të gjakut kundrejt jodiabetikëve. Kemi dy tipe, diabeti tip I që zakonisht është me origjinë virale pra kemi të bëjmë me shkatërrim të qelizave të pankreasit që prodhojnë insulinën dhe nuk prodhohet më insulinë dhe diabeti tip II që mund të shfaqet nga mbipesha, mungesa e aktiviteti fizik, nga mënyra e ushqyerjes me shumë kalori, tek të cilët prodhohet insulinë por ajo nuk vepron në qeliza.
- Hipertensioni– Te një person me shifra të larta të tensionit arterial, enët e gjakut janë në një presion më të lartë i cili çon në prishje të shtresës së brendshme të enëve të gjakut që quhet endotel dhe prisha e tij çon në formimin e pllakës artereosklerotike, deri në mbyllje nga trombi.
- Dislipidemitë– Yndyrnat përfshijnë kolesterolin dhe trigliceridet. Dy komponentët kryesor të kolesterolit janë: LDL kolesteroli, që është komponenti i dëmshëm si dhe komponenti i mirë i quajtur HDL kolesterol, ku ky i fundit pastron gjakun nga sasia e tepërt e kolesterolit. Personat që kanë një profil të dëmshëm lipidik kanë rritje të koleserolit të keq dhe ulje të kolesterolit të mirë.
- Duhanpirja– Kjo është pjesë e stilit të jetesës dhe është një nga armiqtë kryesor të enëve të gjakut. Me ndërprerjen e duhanit, ka mundësi që të zhduken edhe efektet e tij të dëmshme. Nuk është kurrë vonë për të ndaluar duhanin. Është shumë e rëndësishme për të mos zhvilluar sëmundje kardiovaskulare, pasi vazhdimi i pirjes së duhanit pas diagnostikimit me sëmundje të zemrës mund të konsiderohet “vetvrasës”.
- Mënyra e të ushqyerit– Shumë e rëndësishme është ushqyerja me një dietë të shëndetshme; konsumimi i vajit të ullirit, frutave dhe perimeve dhe konsumimi i kontrolluar i yndyrna shtazore.
- Aktiviteti fizik– Ne futemi tek popujt sedentar, që nuk kryejnë aktivitet. Pra hamë keq dhe nuk lëvizim. Duhet të bëhet aktivitet fizik i moderuar deri në të fuqishëm, të paktën 2 orë e 30 min/ javë. Nëse aktiviteti që zhvillohet është aerobik i fuqishëm, mjafton edhe 1 orë e gjysmë/ javë. Kush nuk ka kohë për aktivitet ushtrimor, mund edhe vetëm të ecë deri në 30 minuta/ditë. Aktiviteti fizik luan një rol shumë të rëndësishëm në rritjen e kolesterolit të mirë në organizëm.
- Stresi- Nuk është një faktor i mirëfilltë rreziku por ai nxit shfaqjen e sëmundjes artereosklerotike. Stresi nxit shpërthimin e hormoneve- katekolaminave, të cilat janë vazo ngushtuese dhe bëjnë ngushtimin e enëve të gjakut të zemrës, të cilat nëse janë edhe të shtresëzuara nga pllakat arterosklerotike, mund të çojnë në mbylljen totale të enës së gjakut, duke shkaktuar infarktin.
- Preklampsia– Që është hipertensioni gjatë shtatëzënisë. Preklamsia shfaqet në muajin e gjashtë të shtatëzënisë dhe është një faktor i ri rreziku. Është parë që këto femra kanë probabilitet më të lartë të zhvillojnë sëmundje kardiovaskulare në të ardhmen, kundrejt femrave që nuk kanë patur preklampsi.
Kush është i shëndetshëm duhet të tregojë shumë kujdes për të parandaluar zhvillimin e sëmundjeve kardiovaskulare. Për këtë është e rëndësishme krerja e analizave në mënyrë periodike. Tensioni duhet matur minimalisht një herë në vit, që rreth moshës 20 vjeç. Një herë në tre vjet, duke filluar po në moshë të re duhet vlerësuar profile lipidik, pra yndyrnat. Këto kontrolle janë shumë të rëndësishme pasi ka situata të trashëguara dhe duke bërë këto kontrolle të vazhdueshme arrihet të diagnostikohet në kohë dhe të parandalohet përkeqësimi i këtyre faktorëve dhe shfaqja e sëmundjeve të zemrës.
Simptomat e shfaqjes së sëmundjes kardiovaskulare
Ndër simptomat kryesore të shfaqjes së sëmundjeve kardiovaskulare është dhimbja e kraharorit. Kjo dhimbje mund të shfaqet kur ngjit një malore, shkallët apo kur ekspozohesh ndaj një klime të ftohtë. Dhimbja shfaqet në kraharor, në formë shtrënguese dhe mund të përhapet në nofullën e poshtme, në shpinë, apo në krahun e majtë. Këto dhimbje kanë shumë mundësi që të kenë të bëjnë me ngushtim të enëve të gjakut dhe shfaqen më shumë te meshkujt. Te femrat simptomat shfaqen më ndryshe. Ato nuk përjetojnë dhimbje kraharori por marrje fryme. Te nje grua aktive, një marrje e menjëhershme e frymës, një lodhje e theksuar mund të jetë shfaqje e sëmundjes së arterieve koronare. Ndërkohë diabetikët dhe moshat e mëdha nuk i kanë të shprehura këto simptoma, ata mund të përjetojmë një jorehati të lehtë në kraharor, por jo shenja specifike.
Personat tek të cilët shfaqen këto shenja duhet menjëherë të konsultohen me mjekun e tyre dhe të kryejnë ekzaminimet e nevojshme për të diagnostikuar problemin e tyre.
Ekzaminimet për sëmundjet kardiovaskulare
Ekzaminimi më i thjeshtë është elektrokardiograma (EKG) por që jep shumë informacion përsa i përket ngushtimit të enëve të gjakut dhe ritmit të zemrës. Nëse në EKG nuk ka informacion për ngushtim të enëve të gjakut atëherë kalohet në dy ekzaminimet e tjera eko kardiake dhe prova ushtrimore, pasi një EKG që del mirë, nuk përjashton ngushtimin e arterieve koronare sepse ngushtimi mund të jetë aq i vogël sa nuk jep simptoma në qetësi, pra në kushtet në të cilat kryhet EKG. Në ekon kardiake vlerësohen lëvizjet e muskulit të zermës dhe valvulat, megjithatë edhe eko mund të dalë shumë mirë në rastet e sëmundjes artereosklerotike, deri në momentin që nuk ka ndodhur një infarkt, pasi nuk është bllokuar ena e gjakut apo të jetë dëmtuar muskuli i zemrës. Në këtë pikë është shumë e rëndësishme të kalohet në provën ushtrimore, apo siç i themi ndryshe biçikleta.
Gjatë provës ushtrimore rritet konsumi i oksigjenit dhe aty shfaqen simptomat e arterieve edhe kur ato janë lehtësisht të ngushtuara. Pra shikohet çfarë ndryshimesh elektrokardiografike shfaqen gjatë sforcimit fizik. Gjatë provës shikohet edhe si përgjigjet tensionit gjatë sforcimit fizik si edhe nëse ka aritmi gjatë sforcimit fizik. Nëse kemi diagnostikuar që ka një ngushtim të arterieve koronare kalohet në ekzaminim tjetër që është koronarografia dhe që është një ekzaminim invaziv. Koronarografia shikon arteriet koronare dhe lokalizon ato që janë të ngushtuara, në çfarë mase janë të ngushtuara dhe bëhet trajtimi me stentim (zgjerim i enës së gjakut) ose me ndërhyrje kirurgjikale.
Kujdesi për pacientët e trajtuar
Trajtimet invasive gjithmonë shoqërohen me trajtimin medikamentoz pra marrjen e ilaceve dhe ndryshimin e stilit të jetesës. Pas këtyre trajtimeve, pacienti duhet të ketë një kujdes shumë të veçantë për shëndetin, pasi sërisht është i rrezikuar për të shfaqur probleme të zemrës. Në këtë rast nuk kemi të bëjmë më me parandalim primar, pra të mosshfaqjes së sëmundjes por kemi të bëjmë me një paradalim sekondar ku sëmundja është shfaqur, është trajtuar por duhet një kujdes i veçantë për të trajtuar të gjithë faktorët e rrezikut që ka një person, në mënyrë që sëmundja mos të rishfaqe. Gjithashtu këta pacientë duhet të rikontrollohen vazhdimisht me eko dhe prove ushtrimore, për të parë ecurinë e tyre, pasi ekziston rreziku që sëmundja të përsëritet apo të shfaqet diku tjetër.
Intervistë me Dr. Eneda Rustemi, mjeke okuliste
Dr. Eneda Rustemi, mjeke okuliste pranë shërbimit të Pediatrisë së Përgjithshme në QSUT “Nënë Tereza”, thekson rëndësinë e një vizite mjekësore për të gjithë fëmijët të cilët shkojnë për herë të parë në shkollë. “Na ka ndodhur në jo pak raste, që nxënësit e klasave të para, pasi kanë filluar procesin mësimor të vijnë dhe të diagnostikohen me probleme të shikimit, në disa raste edhe të rënda. Këto probleme të diagnostikuara me vonesë, nëse do të ishin kontrolluar më parë, gjatë një vizite mjekësore rutinë, do të ishin parandaluar. Ndaj edhe një herë theksoj rëndësinë e kontrollit të syve tek fëmijët e moshave parashkollore në të gjitha rrethet e vendit, jo vetëm në kryeqytet”, shprehet Dr. Rustemi.
Cilat janë problemet (anomalitë) më të shpeshta të shikimit që hasen të fëmijët?
Sëmundjet e syrit, te fëmijët mund të jenë të lindura ose të fituara. Më të shpeshta janë anomalitë e lindura. Strabizmi dhe anomalitë e refraksionit janë patologjitë më të shpeshta të shikimit, në moshat e vogla. Strabizmi është shtrembërimi i syve nga boshti qëndror i shikimit. Ai mund të jetë i lindur ose i fituar. Kur nuk është i lindur, strabizmi mund të vijë si pasojë e ndonjë traume ose temperature të lartë, që ka kaluar fëmija. Ka tipe të ndryshëm strabizmi. Eshtë konvergens, kur syri shkon brenda dhe divergens kur syri shkon jashtë. Ndërkohë kemi dhe hypertropi dhe hypotropi kur syri lëviz lart dhe poshtë. Gjithashtu tek fëmijët e vegjël shfaqen dhe anomalitë e refraksionit, të cilat janë myopia, hipermetropia dhe astigmatizmi. Edhe këto anomali mund të jenë të lindura ose të fituara. Në bazë të difektit të boshtit të përthyerjes së rrezeve rritëse, përcaktohet se çfarë anomalie refraksioni është. Sëmundje të tjera, por që janë më të rralla janë glaucoma, catarracta ose degjenerimet distrofike retinale congenitale.
Cila është rëndësia e diagnostikimit të hershëm të këtyre sëmundjeve?
Sa më herët të zbulohen sëmundjet e shikimit, aq më e madhe dhe e shpejtë është mundësia e rikuperimit të anomalive të shikimit. Komplikacioni më i shpeshtë dhe më i vështirë për t’u trajtuar është ambliopia ose syri dembel. Sa më shpejt të zbulohet që fëmija ka një sy dembel aq më e madhe është mundësia e trajtimit. Fëmija duhet të jetë më i vogël se 8 vjeç për të rikuperuar shikimin, prandaj zbulimi i hershëm çon në trajtimin sa më efikas dhe ul mundësinë e invalidizimit të syrit dhe shikimit.
Sa i rëndësishëm është kontrolli i shikimit të moshës parashkollore?
Pikërisht për të parandaluar ambliopinë, kontrolli i fëmijës, në moshën 6 vjeç është i domosdoshëm. Strabizmi është një patologji e dukshme prandaj zbulohet më shpejt, pasi prindërit e çojnë te mjeku fëmijën, sapo e vënë re që syri i fëmijës shkon shtrembër. Më i vështirë është kur fëmija nuk ka asnjë të dhënë anormale nga pamja fizike e syrit ose asnjë ankesë dhe prindërit e neglizhojnë vizitën e syve. Raste të tilla të moskryerjes së vizitës në moshat e hershme, kur janë paraqitur te mjeku, kanë qenë të vonuara dhe nuk mund të korigjohej një ambliopi apo strabizëm i mundshëm dhe fëmija është invalidizuar. Kjo e bën shumë të rëndësishëm kontrollin rutinë të syrit, para se fëmija të shkojë në shkollë. Na ka ndodhur në jo pak raste, që nxënësit e klasave të para, pasi kanë filluar procesin mësimor të vijnë dhe të diagnostikohen me probleme të shikimit, në disa raste edhe të rënda. Këto probleme të diagnostikuara me vonesë, nëse do të ishin kontrolluar më parë gjatë një vizite mjekësore rutinë, do të ishin parandaluar. Ndaj edhe një herë theksoj, rëndësinë e kontrollit të syve tek fëmijët e moshave parashkollore në të gjitha rrethet e vendit, jo vetëm në kryeqytet.
A mund të shmanget krijimi i defekteve të refraksionit apo parandalohet përkeqësimi i tyre?
Nuk mund të bëhet diçka konkrete për parandalimin e tyre, por mund të marrim masa që të mos kemi rritje të madhe të numrit. Disa këshilla për këtë qëllim janë:
- Duhet t’i krijojmë fëmijës kushte optimale studimi. Të kenë dritë të mjaftueshme në tavolinën e punës, të jetë dritë e ngrohtë dhe jo shumë e fortë. Drita duhet të bjerë mbi libër apo fletore dhe jo mbi sytë e fëmijës.
- Të ketë kufizim ndaj ekspozimit të lojërave të ndryshme elektronike, ekranit të televizorit, tabletave apo telefonave etj.
- Të ndjekin vizitat në mënyrë të rregullt te okulisti dhe të sigurohen që xhami i syzeve të fëmijës të jetë cilësor dhe i padëmtuar.
Apel për prindërit
Ka një protokoll mjekësor kur duhet të bëhen vizitat e fëmijës dhe duhet të ndiqet me rigorozitet nga prinderit. Kur fëmijët nuk kanë difekt të jashtëm të syrit si ptozë palpebrale, strabizëm, mikroftalmus, etj, duhet të vizitohen nga okulisti, në moshën 2,5 vjeç dhe pastaj me rradhë në moshat 5, 6, 10, 12, 16 vjeç. Secila fazë e rritjes përkon me nga një të metë refraksioni. Kur shfaqen anomalitë e përmendura më lart, fëmija duhet të çohet tek mjeku okulist menjëherë, sapo vihet re defekti. Është mjeku ai që do përcaktojë dhe trajtimin e tij, që mund të jetë konservativ ose kirurgjikal.
Në ditën e Shenjtërimit të Nënë Terezës, stafi mjekësor dhe administrativ i Qendrës Spitalore Universitare “Nënë Tereza” ka dhuruar gjak vullnetarisht, në ndihmë të personave në nevojë.
Aktiviteti u organizua nga Drejtoria e QSUT në bashkëpunim me Bankën Kombëtare të Gjakut, në ndihmë të pacientëve që e kanë domosdoshmëri jetike transfuzionin e gjakut dhe për të sensibilizuar opinionin publik për rëndësinë e dhurimit vullnetar.
“Nevojat për gjak janë shumë të mëdha pasi transfuzioni i gjakut apo përbërësve të tij, shërben shpesh për t’i shpëtuar jetën dikujt që pëson aksident (të çdo forme) apo ndërhyrje kirurgjikale të shoqëruar me hemorragji, por edhe si kurë shoqëruese në disa patologji si anemitë si talasemia, hemofilia, anemitë hemolitike, leuçemitë, të transplantuarit, etj”, u shpreh zv/drejtoresha e QSUT, znj. Mirela Hasanaj.
Vullnetarisht dhuruan gjak shefa shërbimesh, profesorë të Universitetit të Mjekësisë, mjekë specializantë, staf infermieror dhe sanitar, punonjës të administratës, studentë të Mjekësisë si dhe disa familjarë të pacientëve tanë, të cilët u sensibilizuan me këtë nismë humane të Drejtorisë së QSUT.
Mjekët kirurgë të shërbimeve të QSUT gjatë aktivitetit, e vunë theksin, në rëndësinë e dhurimit të gjakut, si i vetmi burim për sigurimin e tij. “Gjaku nuk prodhohet nga industria farmaceutike dhe në shumë raste shpëton jetën e pacientëve tanë gjatë ndërhyrjeve kirurgjikale, ndaj i vetmi burim i sigurimit të tij është nëpërmjet donacionit vullnetar”, u shpreh Prof. Asc. Edmond Nuellari, shef i shërbimit të Kirurgjisë Vazale.
“Duke dhuruar gjak, ju keni kryer një akt heroik, pra i keni shpëtuar jetën dikujt apo keni ndihmuar dikë tjetër që të jetojë më gjatë dhe më mirë. Të dhurosh gjak është një akt solidariteti human që shpëton jetën e njerëzve në nevojë. Ajo është dhurata më e çmuar që ne mund t’i bëjmë një njeriu tjetër që ka nevojë. Ajo është dhurata e jetës,” u shpreh Prof. Asc. Tatjana Caja, shefe e shërbimit të Hematologjisë në QSUT.
Në 1 Qershor, fëmijët që kurohen në shërbimin e Onkohematologjisë Pediatrike në Qendrën Spitalore Universitare “Nënë Tereza”, kanë marrë dhuratë një aparat respirator të teknologjisë më të fundit për terapinë intensive, Eko për fëmijët me kardiopati dhe një dhomë të pajisur me televizorë dhe poltrona me pompa multifunksionale, ku ata bëjnë kimioterapinë, falë projektit “Ti je një luledielli”.
Shefja e shërbimit të Onkohemtologjisë Pediatrike, prof. Anila Godo vlerësoi këtë projekt në ndihmë të pacientëve të vegjël.
“Ta marrësh kimioterapinë në një dhomë me kushte të mira, me standarde të kohës, do të thotë një efektshmëri më e mirë e trajtimit, fëmijë dhe familje më të qeta nga ana psikologjike”, u shpreh prof. Godo.
Nismëtarja e projekti “Ti je një luledielli”, Albana Osmani falenderoi të gjithë ata që kontribuan, si në fonde, por dhe me mbështetjen e tyre, në këtë projekt në ndihmë të pacientëve të vegjël.
“Nuk duhet të harroj kurrësesi 3 mijë njerëzit që blenë këto bluza, kanë qenë 3 mijë shqiptarë nga e gjithë bota. U përulem në falenderim gjithsecilit prej tyre dhe i kam quajtur ambasadorë të një misioni, sepse ky projekt u shndërrua në një mission”, u shpreh Albana Osmani.
Projekti “Ti je një luledielli” nisi si një nismë vullnetare, duke u shndërruar më pas në një fushatë që mori përmasë në rrjetet sociale për të themeluar më pas Fondacionin “You are a sunflower”.
Aktiviteti u zhvillua nga ora 10:00 deri në orën 16:00 të ditës së diel dhe përveç punonjësve të njësisë bashkiake morën pjesë edhe anëtarë të shoqatës së të sëmurëve me Talasemi. Gjaku i dhuruar do të përdoret për pacientët talasemikë të Qendrës Spitalore Universitare “Nënë Tereza”, Tiranë.
Fëmijët që kanë probleme me humbje të theksuar të dëgjimit, mund të kryejnë tashmë ndërhyrjen për vendosjen e implantit koklear falas në shërbimin e ORL-së në QSUT.
Shef i Shërbimit të ORL-së në Qendra Spitalore Universitare “Nënë Tereza” Tiranë, profesor Besim Boçi, shprehet se për herë të parë në këtë shërbim është kryer me sukses ndërhyrja për vendosjen e implantit koklear në tre fëmijë me humbje të thellë të dëgjimit.
Implanti koklear, e cila është një pajisje e kompjuterizuar që mund të rivendosë dëgjimin e dobishëm për personat me humbje të rënda ose të thella të dëgjimit (shurdhim nervor), implantohet në fëmijët që kanë shurdhësi të thellë dhe nuk përfitojnë më nga asnjë ndihmesë tjetër dëgjimi.
Të tre fëmijët ku është realizuar kjo ndërhyrje deri më tani, janë në një gjendje shumë të mirë.
Një tjetër pajisje moderne e teknologjisë së fundit i shtohet Qendra Spitalore Universitare “Nënë Tereza” Tiranë, e cila rrit ndjeshëm cilësinë e shërbimit të ofruar ndaj pacientëve.
Bëhet fjalë për pajisjen e njohur me emërtimin ERCP (Endoscopic Retrograde Cholangio-Pancreatogram – Kolangio-Pankreatograma Endoskopike Prapavajtëse), e cila është vendosur tashmë në funksion të plotë në shërbim të repartit të Kirurgjisë. Pajisja bën të mundur realizimin e ndërhyrjeve në rrugët e tëmthit duke shmangur kirurgjinë e hapur, ndërsa përmes aplikimit të saj, shkurtohet ndjeshëm jo vetëm koha e realizimit të interventit, por edhe ajo e qëndrimit të pacientëve në spital pas ndërhyrjes, ul ndjeshëm përdorimin e barnave post-operatore, si dhe është një ndihmë e madhe për vetë mjekët kirurgë për ta ushtruar sa më mirë profesionin e tyre.
Procedura e ERCP-së për trajtimin e patologjive të rrugëve biliare dhe pankreatike, – apo rrugëve të tëmthit siç njihen në gjuhën e përditshme, – realizohet për herë të parë në kabinetin e angiografisë pranë Shërbimit të Imazherisë në #QSUT. Realizimi me sukses i kësaj procedureje te, u bë e mundur në sajë të angazhimit të ekipit të mjekëve kirurgjë dhe gastrohepatologë, radiologë, të cilët kanë filluar prej disa ditësh trajtimin e pacientëve me këtë metodë të re në #QSUT. Edhe pse kjo aparaturë, tashmë, kishte vite e instaluar në shërbimin e Imazherisë, vetëm këtë vit u bë e mundur rivendosja e saj në punë pas blerjes së materialeve të nevojshme mjekësore dhe përfundimit të ciklit të trajnimit të mjekëve.
Gjatë këtij viti presim që pajisja e Angiografit të mund të realizojë edhe ndërhyrjet invazive vaskulare dhe interventa të tjera. Por lajmet e mira nuk mbarojnë këtu, të tjera investime pritet të realizohen gjatë këtij viti në #QSUT. Pas elementëve të rinj që ka sjellë furnizimi, si pjesë e programit të 96000 instrumentave të rinj kirurgjikalë të sterilizuar, më në fund, jemi në fazën pothuajse përfundimtare që të fillojmë ndërtimin e godinës së re të Repartit të Kirurgjisë, e cila do ta kompletojë shumë më tepër të gjithë shërbimin.
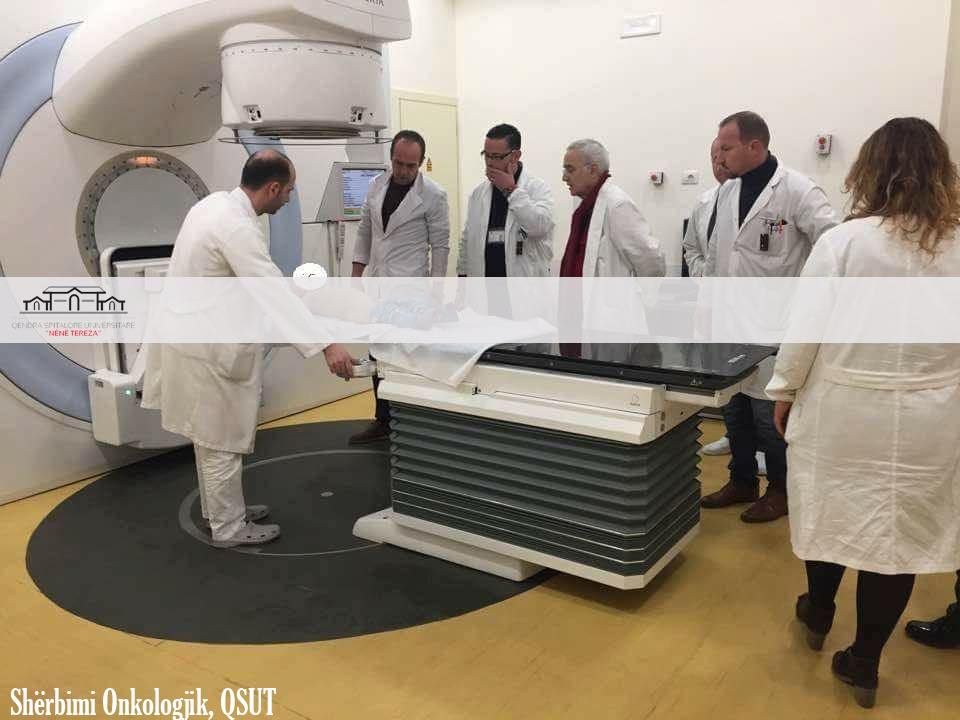
Realizohet për herë të parë protokolli i radioterapisë në trajtimin e tumoreve në moshat pediatrike me akselerator linear në Shërbimin Onkologjik
Për herë të parë në Shërbimin Onkologjik- Njësia e Radioterapisë në Qendrën Spitalore Universitare “Nënë Tereza”, është realizuar trajtimi i pacientëve të moshës pediatrike sipas standarteve dhe protokolleve bashkëkohore.
Deri vonë në Shqipëri, për shkak të mungesës së teknologjisë së përshtatshme për ndjekjen e protokolleve ndërkombëtare të trajtimit, pacientët pediatrikë janë trajtuar në raste të rralla me Cobalt Therapy 60, kjo për shkak të mbrojtjes së limituar të organeve të shëndosha përreth tumorit dhe kufizimit të dozave të domosdoshme terapeutike.
Pas instalimit të Akseleratorit Linear në prill të vitit 2016 në shërbimin Onkologjik në QSUT, si dhe përdorimit të teknikave bashkëkohore të Radioterapisë është bërë e mundur trajtimi sipas protokolleve i tumoreve pediatrike, nën kujdesin e Prof. Agim Sallaku, Dr. Orges Spahiut si dhe stafit mjekësor të përbërë nga mjekë radioterapeut, fizikantë dhe teknikë laborantë të Radioterapisë.
Dr. Orges Spahiu mjek radioterapeut onkolog thotë se “aktualisht janë trajtuar 4 pacientë pediadrike që kanë toleruar mjaft mirë trajtimin dhe kanë pasur rezultatet e para pozitive. Këta pacientë janë në monitorim të vazhdueshëm nga ekipi Onkopediatrik në Spitalit Pediatrik nën drejtimin e Prof. Anila Godo”.
Sipas dr. Spahiut: “Me mbështetjen e strukturave drejtuese të drejtorisë së QSUT është mundësuar krijimi i një stafi multidisiplinar për trajtimin e tumoreve pediadrike të përbërë nga një kirurg pediatër, një mjek onkopediatër, mjek onko-radioterapeut, radiolog, anestezist dhe fizikant mjekësor, të cilët ndjekin ecurinë gjatë dhe pas trajtimit të fëmijëve”.
“Aktualisht jemi në pritje të instalimit të Akseleratorit Linear të dytë, i cili me një performancë shumë më të avancuar përdorimi dhe trajtimi, do të bëjë të mundur nje prognozë më të mirë të pacientëve të vegjël”, shprehet dr. Spahiu.